Que font les virus HPV sur nos cellules ?
Que font les virus HPV sur nos cellules ?
Les virus HPV induisent des désordres cellulaires qui font que certaines cellules deviennent malignes. La majorité de ces désordres sont naturellement éliminés par notre système immunitaire. Mais lorsqu’on est fragilisé par une carence immunitaire (acquise après une greffe, par exemple, ou une pathologie telle que le sida), mais aussi par une consommation de tabac, par des états prolongés de stress ou de surmenage, l’organisme a moins la possibilité d’éliminer les cellules modifiées et le virus plus l’occasion de s’installer.
Quel lien entre HPV et cancer ?
Quel lien entre HPV et cancer ?
Plus de 6 300 nouveaux cas de cancers par an sont liés aux papillomavirus humains (HPV). Dans la majorité des cas, les cancers liés à l’infection par les HPV concernent le col de l’utérus (44 %), l’anus (24 %) et l’oropharynx (22 %). Si les cancers concernent en majorité les femmes, près d’un tiers touche les hommes.
Près de 80 % des femmes et des hommes sont exposés à ces virus au cours de leur vie. Les verrues ano-génitales (condylomes) touchent autant les jeunes hommes que les jeunes femmes.
En général, leur corps parvient à éliminer les infections à HPV mais il arrive que celles-ci persistent et provoquent des lésions, majoritairement au niveau du col de l’utérus. Ces lésions peuvent évoluer vers un cancer plusieurs années plus tard.
Le cancer du col touche-il toutes les femmes ?
Le cancer du col touche-il toutes les femmes ?
Le cancer du col de l’utérus touche toutes les femmes ayant eu des rapports sexuels avec un homme ou avec une femme, avec ou sans pénétration. Même en ayant eu un seul partenaire, une femme peut avoir été infectée par le virus HPV. Il est relativement rare chez les femmes jeunes et statistiquement plus fréquent chez les femmes de 45 à 65 ans. La fréquence de cette maladie augmente avec l’âge et atteint un plateau autour de 55 ans. En revanche les lésions précancéreuses sont déjà fréquentes à 35 ans.
Peut-on avoir un cancer du col sans jamais avoir eu de rapports sexuels ?
Peut-on avoir un cancer du col sans jamais avoir eu de rapports sexuels ?
C’est exceptionnel, mais possible. Si les virus HPV sont probablement les agents responsables de 95 % des cancers du col, il existe des cancers hors relations sexuelles qui proviennent d’une transformation cellulaire non induite par les virus. Les causes de cette transformation sont encore mal connues.
Que risque le partenaire ?
Que risque le partenaire ?
Le partenaire risque d’être porteur des mêmes virus, mais la conséquence pour lui en termes de cancer génital est infime. En effet, le risque de cancer du pénis est rarissime : le cancer du pénis est de 100 à 1 000 fois plus rare chez l’homme que celui du col chez la femme. Le délai d’apparition des anomalies après une contamination est très variable. Il n’y a pas lieu d’envoyer le partenaire en consultation dermatologique.
Le cancer du col peut-il être héréditaire ?
Le cancer du col peut-il être héréditaire ?
Il n’y a pas de facteur héréditaire au cancer mais des dysfonctionnements héréditaires de l’immunité peuvent être rarement trouvés.
La pilule peut-elle favoriser le cancer du col ?
La pilule peut-elle favoriser le cancer du col ?
Non, la pilule n’a d’influence ni positive, ni négative sur l’apparition d’un cancer. Le cancer du col est, pour une grande part, lié à l’activité sexuelle. L’un des facteurs de risque est le papillomavirus, qui se transmet dans la plupart des cas par voie sexuelle. Ainsi, en termes de choix de contraceptif, le préservatif a l’avantage sur la pilule de faire partiellement barrage à la transmission des virus.
Faut-il s’inquiéter quand on saigne pendant les rapports sexuels ?
Faut-il s’inquiéter quand on saigne pendant les rapports sexuels ?
Un saignement pendant ou après le rapport sexuel est en général le signe d’une inflammation ou d’une infection. Il peut aussi toutefois constituer le signe d’appel d’une lésion cervicale qui peut, dans certains cas, provoquer un cancer du col. Dans tous les cas, il est important de prendre rapidement un rendez-vous avec un gynécologue pour un examen.
Les condylomes externes (genres de verrue) dus aux virus HPV 6 ou 11 peuvent-ils entraîner un cancer du col ?
Les condylomes externes (genres de verrue) dus aux virus HPV 6 ou 11 peuvent-ils entraîner un cancer du col ?
Non, ces lésions sont tout à fait bénignes mais méritent d’être traitées car elles sont très contagieuses. En même temps, le gynécologue vérifiera qu’il n’y a pas d’anomalies sur le col, liées aux virus impliqués dans les maladies du col.
Pour autant, en cas de grossesse, le traitement des condylomes externes est recommandé afin d’éviter des problèmes pour le bébé au moment de l’accouchement.
Faut-il faire un test de dépistage quand on est vierge ?
Faut-il faire un test de dépistage quand on est vierge ?
Non, le test de dépistage n’est pas nécessaire même si exceptionnellement certaines tumeurs peuvent survenir chez une personne vierge.
Peut-on faire un test de dépistage peu de temps après un rapport sexuel ?
Peut-on faire un test de dépistage peu de temps après un rapport sexuel ?
Il faut prévoir 24 à 48 heures d’abstinence avant de réaliser un test de dépistage. La qualité et la pertinence du test de dépistage seront alors optimales.
Peut-on faire un test de dépistage en période de règles ou d’infection ?
Peut-on faire un test de dépistage en période de règles ou d’infection ?
C’est peu conseillé car la fiabilité du test est diminuée : en effet, le sang, qui ramène des débris cellulaires venant de l’utérus, peut masquer certaines cellules. Il est donc recommandé de réaliser le test après le traitement de l’infection et en dehors des règles.
Le test de dépistage du HPV est-il remboursé en France ?
Le test de dépistage du HPV est-il remboursé en France ?
L’Assurance maladie rembourse, à 100 % et sans avance de frais, les examens suivants sur présentation du courrier reçu dans le cadre du programme national de dépistage :
- l’examen cytologique de dépistage pour les femmes entre 25 et 30 ans, ainsi que les actes associés sur le même prélèvement ;
- le test HPV-HR pour les femmes à partir de 30 et jusqu’à 65 ans ainsi que l’examen cytologique effectué sur le même prélèvement.
La consultation avec votre professionnel de santé au cours de laquelle est effectuée le prélèvement est prise en charge par l’Assurance maladie dans les conditions habituelles, sur la base du tarif conventionnel.
Si vous avez une mutuelle, elle peut rembourser tout ou partie du reste à votre charge.
Si vous bénéficiez de la Complémentaire Santé Solidaire (CSS) ou de l’Aide Médicale d’État (AME), la prise en charge de la consultation et du test est à 100 %, sans avance de frais ni dépassement d’honoraires.
Comment soigner les lésions dépistées ?
Comment soigner les lésions dépistées ?
Les lésions virales du col utérin sont fréquentes. Dans la majorité des cas, on observe une guérison spontanée des lésions peu sévères avec disparition de toute cellule anormale. A l’inverse, certaines lésions, principalement les plus sévères, peuvent évoluer vers un cancer, sans qu’on puisse pour autant fixer le délai d’apparition de ce dernier. Ces lésions peuvent mériter un traitement chirurgical local (conisation) ou du laser, le plus souvent dans le cadre d’une hospitalisation de jour.
La biopsie du col est-elle douloureuse ?
La biopsie du col est-elle douloureuse ?
La biopsie est un geste quasiment indolore : il peut se comparer à une très brève sensation de pincement.
Quels sont les risques de la conisation ?
Quels sont les risques de la conisation ?

La conisation est une intervention bénigne réalisée le plus souvent sous anesthésie locale.
Néanmoins, dans de rares cas, elle peut entrainer des problèmes de fertilité par sténose du col, ou de prématurité lorsque le col n’est plus assez solide pour empêcher l’accouchement trop précoce.
Après une hystérectomie, faut-il continuer à faire des tests de dépistage ?
Après une hystérectomie, faut-il continuer à faire des tests de dépistage ?
En cas d’ablation partielle de l’utérus, le col peut rester en place. A la suite d’une hystérectomie totale (col compris) pour une cause qui n’était pas une pathologie cervicale (c’est-à-dire qui n’était pas liée au col), le test de dépistage n’est plus nécessaire. En revanche, si la maladie qui a nécessité une ablation a concerné le col, une surveillance régulière s’impose, entre autres par un frottis du fond vaginal.
En résumé :
| Hystérectomie partielle (utérus) |
ablation de l’utérus, col conservé | test de dépistage classique | |||
| Hystérectomie totale (utérus et col) |
due à une pathologie cervicale | prélèvement du fond vaginal | |||
| due à une autre cause | le test de dépistage n’est plus nécessaire |
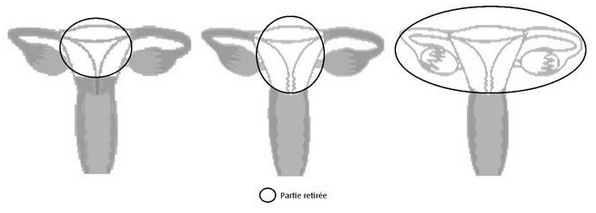
| hystérectomie partielle (utérus) |
hystérectomie totale (utérus et col) |
hystérectomie totale et annexectomie bilatérale (trompes et ovaires) |
Peut-on avoir des rapports sexuels après une conisation et/ou une hystérectomie ?
Peut-on avoir des rapports sexuels après une conisation et/ou une hystérectomie ?
Bien sûr ! Non seulement la conisation ou l’hystérectomie n’empêchent aucunement les rapports sexuels, mais elles n’entravent généralement pas leur qualité, ni le plaisir.
Le cancer du col peut-il être dépisté lors d’une grossesse ?
Le cancer du col peut-il être dépisté lors d’une grossesse ?
Oui, dans la mesure où la grossesse constitue pour certaines patientes l’opportunité de voir plus régulièrement un gynécologue ou une sagefemme et donc de réaliser un test de dépistage. Bien qu’un diagnostic soit un peu plus difficile à poser lors d’une grossesse, le test de dépistage est tout aussi pertinent qu’en temps normal. Sachez que le test de dépistage n’est pas fait systématiquement lorsque vous êtes enceinte, il vous sera recommandé si vous n’en avez pas eu récemment.
Après un traitement pour lésion précancéreuse, peut-on envisager une grossesse ?
Après un traitement pour lésion précancéreuse, peut-on envisager une grossesse ?
Oui, dès lors que vous avez un utérus, vous pouvez envisager une grossesse. Si vous avez été touchée par une forme précancéreuse de la maladie, votre utérus n’est pas atteint, il n’a pas eu à subir d’intervention chirurgicale ou d’ablation. Une grossesse après une conisation ne peut entraîner d’infection de l’enfant. Elle nécessite cependant une surveillance rapprochée de la part de votre gynécologue.
Après un cancer du col, peut-on envisager une grossesse ?
Après un cancer du col, peut-on envisager une grossesse ?
Seuls les cancers tous débutants peuvent être traités par un traitement conservateur permettant d’envisager une grossesse. Celle-ci nécessitera une surveillance rapprochée par le gynécologue.
La vaccination contre les HPV est-elle efficace ?
La vaccination contre les HPV est-elle efficace ?
De très bons résultats d’efficacité de ces vaccins ont été observés, par le biais d’essais cliniques, sur la protection contre les infections par les virus HPV qu’ils ciblent, ainsi que sur les lésions précancéreuses associées. Ces observations laissent présager d’une très bonne protection de cette vaccination contre 90 % des cancers du col de l’utérus.
Ainsi, les pays comme l’Angleterre et l’Australie, qui ont mis en place des programmes de vaccination contre les HPV généralisés depuis 2007 et qui connaissent des couvertures élevées (70-80 %), ont noté une diminution importante du nombre de cas de lésions précancéreuses du col de l’utérus chez les jeunes femmes.
Quels sont ses effets secondaires ?
Quels sont ses effets secondaires ?
Les effets secondaires les plus fréquemment observés sont des réactions locales au point d’injection, parfois de la fièvre, rarement des malaises.
Les pouvoirs publics disposent d’un recul important pour évaluer les effets secondaires de ces vaccins et leur fréquence : cela fait plus de dix ans qu’on a commencé à vacciner les jeunes filles en France. Par ailleurs, plus de 200 millions de doses ont été distribuées dans le monde.
Cette vaccination a-t-elle des effets indésirables ?
Cette vaccination a-t-elle des effets indésirables ?
Les vaccins contre les HPV ont fait l’objet d’une évaluation rigoureuse avant leur mise sur le marché. Comme tous les vaccins, les autorités de santé françaises, européennes et internationales réalisent un suivi régulier de ces vaccins.
La presse ou les réseaux sociaux se font parfois l’écho de suspicions liant vaccination contre les HPV et cas de maladies auto-immunes. Une étude publiée par l’Agence nationale de sécurité du médicament et des produits de santé (ANSM) et l’assurance maladie, portant sur 2,2 millions de jeunes femmes de 13 à 16 ans, ne montre pas d’augmentation de la survenue de maladie auto-immune à la suite de ces vaccinations. Seule une hausse du risque de syndrome de Guillain-Barré apparaît probable mais elle est rare (de 1 à 2 cas pour 100 000 filles vaccinées). L’ANSM et l’Assurance maladie estiment ainsi que les bénéfices attendus de la vaccination contre les HPV sont plus importants que ses risques éventuels.
Par ailleurs, les études internationales récentes ne trouvent pas d’association entre le syndrome de Guillain-Barré (SGB) et la vaccination contre les HPV :
- une étude anglaise cas-témoins, incluant une population ayant reçu 10,4 millions de doses, n’a trouvé aucune augmentation significative du risque de Guillain-Barré ;
- une étude québécoise n’a pas trouvé d’augmentation du nombre annuel (incidence) de patients hospitalisés pour un syndrome de Guillain-Barré parmi les personnes vaccinées.
L’analyse de la littérature scientifique montre que les effets indésirables graves allégués des vaccins contre les HPV ne sont pas validés scientifiquement.
Combien coûtent les vaccins contre les HPV ?
Combien coûtent les vaccins contre les HPV ?
Le vaccin est remboursé par l’Assurance maladie selon les conditions habituelles.
Le reste est remboursé, totalement ou en partie, par votre complémentaire de santé (assurance, mutuelle) si vous en avez une.
Si vous êtes bénéficiaire de la Complémentaire Santé Solidaire (CSS, ancienne CMU-c) ou de l’Aide Médicale de l’État (AME), la prise en charge est à 100 % sans avance de frais.
Les services de vaccination du secteur public (service municipal ou départemental de vaccination, par exemple) effectuent cette vaccination gratuitement. Renseignez-vous auprès de votre mairie ou de votre Conseil départemental.
Pour ce qui est de l’Alsace, la Ligue contre le cancer prend en charge le reste non remboursé pour les personnes ne bénéficiant ni de mutuelle, ni de la CSS ou de l’AME. Il suffit pour cela d’en faire la demande à son pharmacien.
Vidéo de vos questions et de nos réponses sur les nouvelles recommandations concernant le dépistage contre le cancer du col de l’utérus et la vaccination nanti-HPV
Vidéo de vos questions et de nos réponses sur les nouvelles recommandations concernant le dépistage contre le cancer du col de l’utérus et la vaccination nanti-HPV
Questions/réponses sur la prévention du cancer du col de l’utérus par le dépistage et la vaccination anti-HPV
- nouvelles recommandations concernant les tests de dépistage : frottis cytologique, test HPV
- nouvelles recommandations concernant la vaccination anti-HPV : vaccination également pour les garçons